Остеохондрозата е заболяване на гръбначния стълб, характеризиращо се с дегенерация на междупрешленния диск със значително намаляване на височината му, склероза на дисковите повърхности на прешлените и реактивен растеж на маргинални остеофити.
Съдържание
Хрущялната тъкан на дисковете, засегнати от остеохондроза, постепенно се дегенерира и се превръща в вид кост. Втвърденият диск намалява по размер, губи свойствата на амортисьор между прешлените и започва да притиска нервните окончания, което води до болезнени усещания.
Началният стадий на остеохондроза най-често не се проявява с неприятни усещания в гръбначния стълб и може да бъде диагностициран като заболяване на вътрешните органи, а истинската диагноза се разкрива едва след преминаване на множество изследвания.
 По локализация се разграничава остеохондрозата на, цервикална, гръдна, лумбална, сакрална и обща остеохондроза. Най-често диагностицирана лумбална остеохондроза (над 50% от случаите), цервикална (повече от 25%) и широко разпространена (около 12%).
По локализация се разграничава остеохондрозата на, цервикална, гръдна, лумбална, сакрална и обща остеохондроза. Най-често диагностицирана лумбална остеохондроза (над 50% от случаите), цервикална (повече от 25%) и широко разпространена (около 12%).
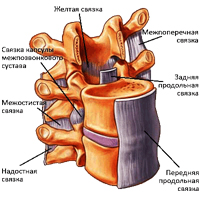
Междупрешленният диск е влакнесто-хрущялна плоча. В средата на диска има ядро, заобиколено от пръстеновиден фиброз (тъкан, която прилича на сухожилие). Междупрешленният диск няма собствена съдова система и поради това се храни с други тъкани. Мускулите на гърба са важен източник на хранителни вещества за диска; именно тяхната дистрофия най-често води до развитие на остеохондроза. При вдигане на тежести, скачане и друга физическа активност, дисковете действат като амортисьор и поддържат необходимото разстояние между прешлените. Тъй като най-голямо натоварване пада върху лумбалната част на гръбначния стълб, именно в него най-често се образуват издатини и междупрешленни хернии, които са усложнение на остеохондрозата.
Протрузия на междупрешленния диск - изпъкналост (пролапс) на диска без разкъсване на пръстеновидната фиброза.
Дискова херния - изпъкналост (пролапс) на диска с разкъсване на пръстеновидната фиброза и «изтичащ навън» желатиново ядро. Особено често херния се образува при нараняване на гръбначния стълб или по време на едновременно накланяне и обръщане на тялото встрани, особено ако има тежък 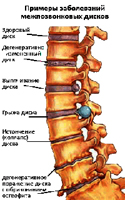 вещ. В това положение междупрешленните дискове изпитват много голямо натоварване, налягането вътре в междупрешленния диск се увеличава, прешлените притискат от едната страна на диска и ядрото е принудено да се движи в обратна посока и да натиска върху фиброзния пръстен. В даден момент фиброзният пръстен не може да издържи на такова натоварване и дискът изпъква (фиброзният пръстен е опънат, но остава непокътнат) или се образува херния (фиброзният пръстен се скъсва и през прекъсването «следва» част от съдържанието на ядрото). С увеличаване на натоварването на гръбначния стълб и създаването на условия за повишаване на налягането в увредения междупрешленния диск, хернията се увеличава по размер.
вещ. В това положение междупрешленните дискове изпитват много голямо натоварване, налягането вътре в междупрешленния диск се увеличава, прешлените притискат от едната страна на диска и ядрото е принудено да се движи в обратна посока и да натиска върху фиброзния пръстен. В даден момент фиброзният пръстен не може да издържи на такова натоварване и дискът изпъква (фиброзният пръстен е опънат, но остава непокътнат) или се образува херния (фиброзният пръстен се скъсва и през прекъсването «следва» част от съдържанието на ядрото). С увеличаване на натоварването на гръбначния стълб и създаването на условия за повишаване на налягането в увредения междупрешленния диск, хернията се увеличава по размер.
Посоката на изпъкналостта и размерът на хернията са много важни, ако хернията изпъква напред или отстрани, това може да доведе до болка и нарушаване на работата на някои органи и ако изпъкналостта към гръбначния мозък и нейното увреждане , последствията могат да бъдат много по-сериозни. Ако междупрешленната херния е засегнала нервните процеси или корените на определен сегмент на гръбначния стълб, това води до нарушаване на функционирането на органа, за който е отговорен увреденият сегмент на гръбначния стълб..
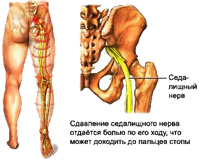
Възможен е и друг вариант: поради изпъкването на диска в едната страна, в противоположната страна, разстоянието между прешлените намалява и това води до прищипване на нервните процеси от самите прешлени. Междупрешленната херния в лумбалната част на гръбначния стълб, най-често причинява болка в краката, херния в гръдната част на гръбначния стълб допринася за появата на световъртеж, болка в сърцето, дихателни дисфункции и др., Херния в шийните прешлени може да причини главоболие, виене на свят, изтръпване на ръцете.
Най-опасните междупрешленни хернии с размер над 10 mm, рязко стесняване на гръбначния канал, прищипване на кръвоносните съдове и травматизиране на нервните окончания, продължителното излагане на което води не само до силна болка, но и до нарушения на кръвообращението, загуба на чувствителност в крайниците с последващи усложнения.
Но най-опасни са секвестираните дискови хернии, т.е. хернии, готови за унищожаване или отделяне на фрагмент, последвано от спускането му в гръбначния канал, което може да доведе до сериозни последици: дисфункции на тазовите органи и парализа на долните крайници.
Причини за заболяването
Причините за промените в междупрешленните дискове не са напълно изяснени. Хората започват да усещат проявите на остеохондроза най-често след 35 години. Развитието и обострянето на остеохондрозата на гръбначния стълб се улеснява от различни наранявания на гърба, статично и динамично претоварване, както и вибрации. Колкото по-възрастен е човек, толкова повече прояви на остеохондроза има. Но през последните години все повече хора на възраст между 18 и 30 години се оплакват от болки в гърба. Причините за ранната проява на болестта са много: лоша физическа подготовка, лоша стойка и изкривяване на гръбначния стълб, плоскостъпие и наднормено тегло. И така, нека изберете основните причини за остеохондроза:
- наследствено (генетично) предразположение;
- метаболитни нарушения в организма, инфекция, интоксикация;
- наднормено тегло, нездравословна диета (липса на микроелементи и течност);
- свързани с възрастта промени;
- гръбначни наранявания (натъртвания, фрактури);
- нарушение на стойката, изкривяване на гръбначния стълб, хипермобилност (нестабилност) на сегментите на гръбначния стълб, плоскостъпие;
- неблагоприятни условия на околната среда;
- заседнал начин на живот;
- работа, свързана с вдигане на тежести, чести промени в позицията на тялото (завои, огъване и разтягане, резки движения);
- продължително излагане на неудобни пози в изправено, седнало, легнало положение, при повдигане и носене на тежести, при извършване на друга работа, при която налягането в дисковете и натоварването на гръбначния стълб като цяло се увеличават;
- прекомерна физическа активност, неравномерно развита опорно-двигателна система;
- претоварване на гръбначния стълб, свързано със заболявания на стъпалото, както и в резултат на носене на неудобни обувки, високи токчета и бременност при жените;
- рязко спиране на редовните тренировки от професионални спортисти;
- нервно напрежение, стресови ситуации, тютюнопушене;
- хипотермия, неблагоприятни метеорологични условия (висока влажност при ниски температури).
Симптоми, характерни за остеохондрозата
Пациентите, страдащи от остеохондроза, се оплакват от постоянна болка в гърба, която често е придружена от изтръпване и болки в крайниците. При липса на адекватно лечение настъпва загуба на тегло и атрофия на крайниците. Основните симптоми на остеохондроза са:
- постоянна болка в гърба, чувство на скованост и болки в крайниците;
- повишена болка при резки движения, физическо натоварване, вдигане на тежести, кашлица и кихане;
- намален обхват на движение, мускулни спазми;
- с остеохондроза на шийните прешлени: болка в ръцете, раменете, главоболие, възможно е развитието на така наречения синдром на вертебралната артерия, който се състои от следните оплаквания: шум в главата, световъртеж, трептене «мухи», цветни петна пред очите, с парещо, пулсиращо главоболие. Причината за синдрома на вертебралната артерия може да бъде неговият спазъм в отговор както на директно дразнене на неговия симпатиков плексус поради костни израстъци, дискова херния, артроза на междупрешленната става, така и на рефлекторна реакция поради дразнене на каквито и да било рецептори на гръбначния стълб. Наличието на синдром на вертебрална артерия може да влоши хода на коронарната или кардиомускулната патология, ако е налице;
- с остеохондроза на гръдния отдел на гръбначния стълб: болка в гърдите (като «броя» в гърдите), в областта на сърцето и други вътрешни органи;
- с остеохондроза на лумбосакралния гръбначен стълб: болки в гърба, излъчващи се в сакрума, долните крайници, понякога в тазовите органи;
- увреждане на нервните корени (с херния междупрешленни дискове, костни израстъци, спондилолистеза, спондилоартроза): стреляща болка и нарушена чувствителност, хипотрофия, хипотония, слабост в инервираните мускули, намалени рефлекси.
Диагностика на остеохондроза
Установяването на предварителна диагноза се извършва по време на първоначалния преглед на пациента. Изследването обикновено се извършва от невролог във връзка с оплакванията на пациента от локални промени, които могат да се проявят с болка, деформация или ограничена подвижност. Гръбначният стълб се изследва, като пациентът стои, седи и лежи, както в покой, така и в движение. Нивото на гръбначно увреждане се определя чрез преброяване на броя на прешлените от определени анатомични ориентири или по специална схема.
Когато изследвате гърба, обърнете внимание на стойката, структурните особености на багажника, маркирайте линията на остистите израстъци (среден жлеб на гърба), долните ъгли на лопатките, гребените на илиачните кости, страничните контури на талията и шията, положението на раменния пояс, отклонение на междуглутеевия жлеб от вертикалата, разкриване на изпъкналост, изпъкналост на остистите отростчета обърнете внимание на релефа на мускулите, разположени до гръбначния стълб.
Усещането на гръбначния стълб ви позволява да допълвате данните от изследването (наличие или липса на деформация), за да определите локализацията, степента и естеството на болката. При палпиране се отбелязва и напрежението на мускулите, разположени до гръбначния стълб. повечето наранявания и заболявания на гръбначния стълб са придружени от повишаване на мускулния тонус.
Спиналната флексия се използва за определяне на обхвата на движение в различни части на гръбначния стълб.
Основната роля в изследването на гръбначния стълб се възлага на рентгенография, компютърна томография и ядрено-магнитен резонанс, с помощта на които се определя нивото на лезията, диагнозата се изяснява и конкретизира и се разкриват скрити патологии. Диагностичните данни позволяват на лекуващия лекар да определи тактиката на лечението и да избере най-ефективните методи за лечение.
Методи за лечение на остеохондроза и нейните усложнения
 Лечението на остеохондрозата и нейните усложнения се извършва с помощта на консервативни методи, насочени към премахване на синдрома на болката, дисфункция на гръбначните корени и предотвратяване прогресирането на дегенеративни промени в структурите на гръбначния стълб. С неефективността на консервативното лечение и при специални показания се извършва оперативно (хирургично) лечение, чийто обем зависи от нивото на увреждане и клиничните прояви на заболяването.
Лечението на остеохондрозата и нейните усложнения се извършва с помощта на консервативни методи, насочени към премахване на синдрома на болката, дисфункция на гръбначните корени и предотвратяване прогресирането на дегенеративни промени в структурите на гръбначния стълб. С неефективността на консервативното лечение и при специални показания се извършва оперативно (хирургично) лечение, чийто обем зависи от нивото на увреждане и клиничните прояви на заболяването.
Продължителността на лечението за остеохондроза и нейните усложнения зависи главно от тежестта на заболяването, свързаните с възрастта промени, използваните методи на лечение, както и добросъвестното изпълнение на предписанията и препоръките на лекуващия лекар. Както показва практиката, активната фаза на лечението в повечето случаи продължава 1-3 месеца с използването на консервативни методи, а периодът на възстановяване след операцията е около 1 година..
В началото на лечението някои пациенти могат да получат засилване на синдрома на болката, свързан с реакцията на мускулната система и други образувания на влияния, които са необичайни за тялото. Болезнените усещания се спират за кратко време чрез използване на физиотерапевтични процедури, лекарства, както и специални физически упражнения. Резултатът от лечението до голяма степен зависи от поведението на самите пациенти, от които се изисква търпение, постоянство, постоянство, известна сила на волята и желание за възстановяване. Най-голямата ефективност на консервативната терапия и рехабилитация след операция може да бъде постигната в условията на специализирани медицински центрове и санаториуми, оборудвани с модерни диагностични и лечебни съоръжения, както и висококвалифицирани практикуващи специалисти, които използват комплексно лечение на заболявания на опорно-двигателния апарат..
Комплексното консервативно лечение включва физиотерапевтични упражнения, физиотерапия, масаж, мануална терапия, тракция (сцепление) на гръбначния стълб, рефлексотерапия, медикаментозна терапия.
Физиотерапия (ЛФК) - основният метод на консервативно лечение на заболявания на опорно-двигателния апарат е създаването на дозирани натоварвания, насочени към декомпресия на нервните корени, корекция и укрепване на мускулния корсет, увеличаване на обема и развитие на определен стереотип на движенията и правилна стойка, придавайки на лигаментно-мускулен апарат необходимата гъвкавост, както и предотвратяване на усложнения. Това се постига чрез редовни упражнения с рехабилитационни уреди и съвместна гимнастика. В резултат на упражнението се подобрява кръвообращението, метаболизмът и храненето на междупрешленните дискове се нормализират, междупрешленното пространство се увеличава, мускулният корсет се формира и натоварването върху гръбначния стълб намалява..
Физиотерапия - метод за лечение, който използва физически фактори: нискочестотни токове, магнитни полета, ултразвук, лазер и др. Използва се за облекчаване на болка, възпаление, рехабилитация след наранявания и операции. Когато се използват физиотерапевтични методи, времето за лечение на много заболявания се съкращава, ефективността на употребата на лекарства се увеличава и тяхната дозировка се намалява, няма странични ефекти, присъщи на медикаментозното лечение.
Масаж - това е набор от методи за механично измерено действие под формата на триене, налягане, вибрации, извършвани директно върху повърхността на човешкото тяло с ръце. Ефективно облекчава мускулното напрежение, мускулните болки, подобрява кръвообращението, има тонизиращ ефект.
Мануална терапия - индивидуално пригоден ръчен ефект върху опорно-двигателния апарат за облекчаване на остра и хронична болка в гръбначния стълб и ставите, както и увеличаване на обхвата на движение и правилна стойка. Една от насоките на мануалната терапия е висцералната мануална терапия, която спомага за възстановяване на нормалната подвижност на органите, подобрява кръвоснабдяването, лимфната циркулация, нормализира метаболизма, възстановява имунитета и предотвратява обострянето на хронични заболявания.
Тракция (сцепление) на гръбначния стълб - ефективен метод за лечение на синдроми на болката в гръбначния стълб и ставите с помощта на индивидуално избран товар, използвайки специално оборудване. Процедурата е насочена към увеличаване на междупрешленното пространство, облекчаване на болката и възстановяване на анатомично правилната форма на гръбначния стълб.
Рефлексотерапия - различни терапевтични техники и методи за въздействие върху рефлексогенните зони на човешкото тяло и акупунктурните точки. Използването на рефлексотерапия в комбинация с други терапевтични методи значително повишава тяхната ефективност. Най-често рефлексотерапията се използва при остеохондроза, придружена от болка, заболявания на нервната система, нарушения на съня, психически дисбаланс, както и наднормено тегло и тютюнопушене. Действайки по определени точки, можете да приведете тялото в хармония и да лекувате много заболявания.
Медикаментозната терапия е показана по време на обостряне на заболяването, насочена е към облекчаване на болката, облекчаване на възпалителния процес и засилване на метаболитните процеси чрез приемане или прилагане на лекарства с помощта на интрамускулни или интравенозни инжекции. Въпреки че всеки от горните методи е високо ефективен, траен терапевтичен ефект може да се получи само когато се комбинира с упражнения върху рехабилитационно оборудване, т.е. при създаване на пълноценен мускулен корсет.
Препоръки за профилактика и профилактика на остеохондроза
За да се предотврати остеохондрозата или да се намали болката, на хората, страдащи от това заболяване, се препоръчва да бъдат възможно най-дълго в положение, при което натоварването на междупрешленните дискове ще бъде минимално, и в същото време е необходимо да се разтягат мускулите на гърба като възможно най-често с цел подпомагане на метаболитните процеси около гръбначния стълб. Общите препоръки се свеждат до спазването на правилата за здравословен начин на живот, освен това във всеки конкретен случай лекуващият лекар определя частни препоръки..
За профилактика на остеохондроза трябва да се спазват следните правила:
Не претоварвайте гръбначния стълб, не създавайте условия, благоприятни за повишено налягане в междупрешленните дискове:
- ограничете вертикалните натоварвания;
- не правете резки движения, особено завъртания на тялото при огъване;
- избягвайте падания и скокове от големи височини, наранявания и натъртвания на гръбначния стълб;
- сменяйте по-често позицията на тялото си;
- дръжте гърба си изправен;
- опитайте се да поддържате естествените физиологични извивки на гръбначния стълб: в легнало положение натоварването на гръбначния стълб е минимално, но леглото трябва да е полутвърдо (за предпочитане да спи на здрав ортопедичен матрак и ортопедична възглавница); в седнало положение, дръжте гърба си изправен поради мускулите или го притискайте към облегалката на стол или стол (седалката трябва да е достатъчно твърда, а гърбът трябва да има огъване в лумбалната област), дръжте главата си изправена; в изправено положение сменяйте по-често крака, на който се опирате; ставането от леглото или от стол, както и легнало и седнало, трябва да става с помощта на ръцете, без да се напрягате или огъвате гърба;
- преди физическа активност пийте вода и масажирайте гърба си, това ще разпръсне кръвта, ще ускори метаболитните процеси и ще позволи на междупрешленните дискове да поемат достатъчно количество влага;
- не вдигайте и не дръжте тежки предмети на протегнати ръце, за да повдигнете предмет, приклекнете и след това се изправете с него, докато предметите трябва да са възможно най-близо до тялото;
- когато носите тежести, опитайте се да разпределите равномерно товара, тоест не носете чанти в едната ръка и т.н., ако трябва да носите предмет пред себе си, дръжте го възможно най-близо до тялото си и докато минавате не, не изпъвайте ръце напред, а също така използвайте за пренасяне на тежки товари колички, чанти или куфари на колела, раници;
- когато извършвате тежка работа, свързана с повдигане, преместване или носене на тежести, използвайте широк колан или специален корсет;
- за лица, страдащи от остеохондроза, не трябва да се вдига товар над 10 kg;
- когато правите каквато и да е работа, опитайте се да се навеждате възможно най-малко и да сте в огънато състояние и периодично да разтоварвате гръбначния стълб (виси на бара, разтягате се с повдигане на ръцете, лежите);
- носете удобни обувки, жените трябва да ограничават ходенето с обувки на висок ток;
Упражнявайте се редовно, за да укрепите и поддържате мускулния корсет. Полезни са уроците по плуване.
Вземете контрастен душ, закалете тялото.
Не преохлаждайте.
Избягвайте скандали, стресови ситуации.
Яжте правилно.
Да не се пуши.
Комплект физически упражнения за самообучение
Комплексът е предназначен за профилактика на остеохондроза в различни части на гръбначния стълб. Ежедневните упражнения ще ви помогнат да укрепите мускулите си и да поддържате гръбначния стълб гъвкав и подвижен. Комплексът допълва редовните силови тренировки, насочени към укрепване и поддържане на мускулния корсет..
Упражнение за шийните прешлени:
- Натиснете челото в дланта си и стегнете мускулите на врата. Правете упражнението 3 пъти за 7 секунди. След това натиснете тила си върху дланта на ръката си също 3 пъти за 7 секунди.
- Напрягайки мускулите на врата, натиснете с лявата слепоочия върху лявата длан (3 пъти за 7 секунди) и след това натиснете върху дясната длан с дясната слепоочия (3 пъти за 7 секунди).
- Наклонете леко главата назад. Преодолявайки съпротивлението на напрегнатите мускули на врата, притиснете брадичката си към яремната ямка. Правете упражнението поне 5 пъти.
- Дръжте главата и раменете си изправени. Бавно завъртете главата си възможно най-надясно (5 пъти). Придвижете се наляво същия брой пъти.
- Спуснете брадичката до врата си. Обърнете главата си първо 5 пъти надясно и след това 5 пъти наляво.
- Хвърлете глава назад. Опитайте се да докоснете дясното си ухо до дясното рамо (5 пъти). Изпълнете същото движение, опитвайки се да докоснете лявото рамо с лявото ухо (5 пъти).
Упражнение за гръден гръбнак:
- И. п. - докато вдишвате, изправете се изправени, ръцете надолу, краката заедно. Изпънете ръце нагоре - издишайте. Наведете се назад и поемете дълбоко въздух. След това спуснете ръцете си, наведете се напред, леко закръгляйки гърба, спуснете раменете и главата - издишайте. Повторете 8-10 пъти.
- И. п. - седнал на стол. Поставете ръцете си зад главата - вдишайте, наведете се назад колкото е възможно 3 - 5 пъти, като опрете лопатките на облегалката на стола - издишайте.
- И. п. - Качете се на четири крака. Сгънете гърба си възможно най-много и задръжте за 2 - 3 секунди в това положение. Дръжте главата си изправена. Дишането е произволно. Повторете упражнението 5 - 7 пъти.
- И. п. - Легнете по корем и сложете ръце на пода. Принудете се назад колкото е възможно повече, опитвайки се да откъснете тялото от пода. Дишането е произволно. Повторете упражнението 5 - 8 пъти.
- И. п. - легнали по корем, ръце по тялото. Наведете се в гръдния отдел на гръбначния стълб, опитвайки се да повдигнете максимално главата и краката си. Дишането е произволно. Повторете упражнението 5 - 8 пъти.
Упражнение за лумбалния гръбнак:
- Закачете или полу-закачете за 70 секунди. на напречна греда, която може да бъде закована над вратата.
- И. п. - изправен, ръце на бедрата. Накланя се напред, назад, надясно, наляво. Повторете 10 пъти във всяка посока..
- И. п. - изправен, ръце на бедрата. Движение на таза напред, назад. Повторете 10 пъти във всяка посока..
- И. п. - коленичи, опора с изправени ръце на пода. Сгънете като нож, след това се върнете в изходна позиция. Повторете 15-20 пъти.
- И. п. - легнал по корем, опора със свити ръце на пода. Изправете ръцете си, изтласкайте се от пода, без да повдигате краката си. Повторете 10-15 пъти.
- И. п. - коленичи, опора с изправени ръце на пода. Наведете гърба си нагоре, доколкото е възможно, върнете се в I. p. Повторете 10-15 пъти.
- И. п. - легнал по гръб. Притиснете свити колене към гърдите си. Повторете 10-15 пъти.
Препоръки за пациенти, претърпели операция за отстраняване на дискова херния
Процесът на рехабилитация отнема от 3 месеца до 1 година след операцията, в зависимост от нейната сложност. След 6 месеца на пациентите се препоръчва да продължат заниманията по рехабилитационно оборудване под наблюдението на лекар по ЛФК или инструктор, за да се предотврати повторната поява на дискова херния, за който индивидуално се избира набор от упражнения за създаване на мускулен корсет и подобряване кръвообращение в проблемни зони.
Периодът на възстановяване протича под наблюдението на невролог, който предписва курс на лекарствена терапия, препоръчва консултация с други специалисти за по-ефективно лечение.
Периодът на възстановяване протича под наблюдението на невролог, който предписва курс на лекарствена терапия, препоръчва консултация с други специалисти за по-ефективно лечение.
Ранен период на рехабилитация (от 1 до 3 месеца).
Препоръки:
- Не седнете 3-6 седмици след операцията (в зависимост от тежестта на операцията).
- Не правете резки и дълбоки движения в гръбначния стълб, навеждайки се напред, встрани, усукващи движения в лумбалния гръбнак в продължение на 1-2 месеца след операцията.
- Не шофирайте и не се возете в седнало превозно средство в продължение на 2-3 месеца след операцията (можете да карате като наклонен пътник, като сгънете седалката).
- Не вдигайте повече от 3-5 килограма за 3 месеца.
- В продължение на 3 месеца след операцията не карайте колело, играйте спортни игри (футбол, волейбол, баскетбол, тенис и др.).
- Периодично разтоварвайте гръбначния стълб (почивайте в легнало положение за 20-30 минути през деня).
- Носенето на следоперативен корсет не повече от 3 часа на ден.
- Препоръчително е да не пушите или да консумирате алкохол през целия период на рехабилитация. Интимният живот не е противопоказан.
Рехабилитация:
Веднага след като пациентът има право да ходи, той трябва да се консултира с лекаря по ЛФК относно времето на назначаването и комплекса от физиотерапевтични упражнения, които зависят от обема и естеството на хирургичната интервенция, както и следоперативни усложнения. Месец след неусложнена операция, занятията се показват във физкултурния салон (не във фитнеса!) Под наблюдението на лекар по ЛФК, без натоварвания с тежести. Плуването на стомаха е полезно.
Месец след операцията, в неусложнени случаи, можете да започнете работа (въпросът за времето и конкретната извършена работа се решава във всеки случай индивидуално с лекуващия лекар).
Късен период на рехабилитация (3-6 месеца).
Препоръки:
Не се препоръчва вдигане на повече от 5-8 килограма, особено без загряване и загряване на мускулите на гърба, скачане от височина, дълги пътувания с кола.
Когато излизате навън при лошо време: вятър, дъжд, ниска температура, препоръчително е да поставите затоплящ колан на лумбалната област.
Носенето на корсет, особено за дълъг период, не се препоръчва, за да се избегне атрофия на дългите мускули на гърба.
Рехабилитация:
През този период можете внимателно, под наблюдението на лекар по ЛФК, да започнете формирането на мускулен корсет, правейки упражнения за укрепване на мускулите на гърба.
След 6 месеца и поне 2 пъти годишно се препоръчва да се подложите на курс на масаж, физиотерапия и нежна мануална терапия за всички части на гръбначния стълб.
Здравословният начин на живот, отказването от тютюнопушенето, редовните упражнения във фитнеса, плуването, къпането, ограничаването на вдигането на тежести значително намаляват риска от развитие на дискова херния.
За да предотвратите болки в гърба, трябва да избягвате: стрес, хипотермия, продължителна монотонна работа в принудителна позиция, вдигане на тежести, внезапни движения върху студени, неотопляеми мускули, поява на излишно телесно тегло.
В допълнение, акупунктурата и физиотерапията могат да бъдат включени в комплекса от рехабилитационни мерки на всеки етап от рехабилитацията..