Какво представлява сепсисът? Какви са симптомите на сепсис? Как се диагностицира сепсисът? Как се лекува сепсисът? Отговорите на тези въпроси ще намерите в статията.
Съдържание
Сепсис
Сепсисът е системна възпалителна реакция на организма към инфекция от всякакви микроорганизми. Септичният шок възниква в резултат на прекомерна реакция на хомеостатичните механизми на организма към инфекция, водеща до артериална хипотония и полиорганна недостатъчност.
В Съединените щати има 300 000-500 000 случая на сепсис годишно, което води до над 100 000 смъртни случая. Приблизително 2/3 от тях се случват в болници. При 30-60% от пациентите със сепсис и при 60-80% от пациентите със септичен шок се открива растежът на патогенната култура от кръвта. При 75% от тях са открити грам-отрицателни бактерии, при 10-20% - грам-положителни коки и при 2-5% - гъбички. Рисковите фактори за грам-отрицателна бактериемия включват захарен диабет, лимфопролиферативно заболяване, цироза, изгаряния, инвазивни процедури и неутропения. Рискови фактори за грам-положителна бактериемия: вътресъдови катетри или механични процедури, изгаряния и интравенозни лекарства. Честотата на сепсис непрекъснато се увеличава, вероятно в резултат на увеличаване на рисковите фактори в популацията.
Симптоми на сепсис
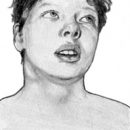
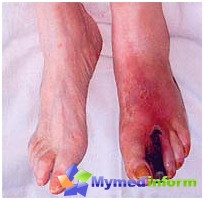
Симптомите на сепсис включват внезапна поява на треска, студени тръпки и тахикардия, тахипнея, нарушено съзнание или хипотония, особено при пациент с фокална инфекция. В същото време септичната реакция може да се развие постепенно и много от споменатите симптоми могат да отсъстват. Хипервентилацията, дезориентацията и нарушеното съзнание често са ранни признаци. Може да се развие артериална хипотония и дисеминирана вътресъдова коагулация. Кожните прояви са чести: цианоза, исхемична некроза на периферните тъкани, целулит, пустули, були, хеморагични лезии. При редица кожни симптоми може да се подозира специфична патогенеза: петехии или пурпура с менингококцемия или треска от Скалистите планини; були, заобиколени от оток с кръвоизлив и некроза в центъра (гангренозен ектим) при сепсис, дължащ се на Pseudomonas; генерализирана еритродермия при пациент със сепсис - синдром на токсичен шок; булозна лезия след ядене на сурови стриди със сепсис Vibrio vulnificus; същото след ухапване от куче - със сепсис Capnocytophaga. От страна на стомашно-чревния тракт се отбелязват гадене, повръщане, диария, запушване, стомашна язва с кървене и холестатична жълтеница.
Диагностика на сепсис
Няма надеждни лабораторни изследвания за ранна диагностика на сепсиса. Клиничните признаци могат да бъдат изразени в различна степен, те са неспецифични. От лабораторни данни значителна левкоцитоза с изместване наляво, тромбоцитопения, протеинурия, възможна левкопения. Тежка хемолиза се наблюдава при клостридиална бактериемия, малария или синдром на дисеминирана интраваскуларна коагулация. При него в цитонамазката от периферната кръв се виждат фрагментирани еритроцити. Респираторната алкалоза, причинена от хипервентилация, може да бъде последвана от метаболитна ацидоза и хипоксемия. Рентгеновите лъчи на гръдния кош показват синдром на дихателен дистрес на възрастни или пневмония. За да се провери диагнозата, патогените трябва да бъдат изолирани от кръвта или огнището на инфекцията. Необходимо е да се получат поне две положителни култури на микрофлора от кръвта (вземане на кръв от 2 различни вени). При отрицателни резултати от култивиране (при 30%) диагнозата се основава на изследване на материал от първичния фокус на инфекцията или от вторично заразени тъкани (оцветяване по Грам и култура). При явна бактериемия микроорганизмите могат да бъдат открити в левкоцитни мазки в центрофугирана периферна кръв.
Лечение на сепсис
Сепсисът е спешен клиничен проблем, който изисква спешни действия за потискане на локалната инфекция, лечение, насочено към поддържане на кръвоносните системи, дишане и елиминиране на инфекциозния агент. Лечението с антибиотици започва веднага след като пробите от кръв и тъкани са готови за култивиране. Емпиричното лечение се основава на клинична информация за пациента, както и за микробната флора на района и болницата, където е пациентът. Докато се очакват резултатите от кръвната култура, се провежда лечение срещу грам-положителни и грам-отрицателни бактерии. Цефотаксим (3 g интравенозно след 6 часа) или цефтазидим (2 g интравенозно след 8 часа) + гентамицин или тобрамицин (1,5 mg / kg интравенозно след 8 часа), ако не се установи първична инфекция.

Добавете нафцилин (3 g интравенозно след 6 часа) или ванкомицин (15 mg / kg интравенозно след 12 часа), ако пациентът получава интравенозни инжекции, инсталиран е постоянен съдов катетър или има огнища на инфекция по кожата. При съмнение за коремна инфекция трябва да се прилага метронидазол (500 mg интравенозно на всеки 6 часа) или клиндамицин (600 mg интравенозно на всеки 6 часа). Необходимо е да се отстрани гнойния материал от тъканите или да се дренира локалният фокус на инфекцията (постоянен интравенозен или пикочен катетър, максиларните синуси, коремната кухина, периреналното пространство, малкия таз).
Лечението на хемодинамичните нарушения нормализира доставката на кислород в тъканите. За да се възстанови ефективна BCC, 1-2 литра нормален физиологичен разтвор се инжектира интравенозно в продължение на 1-2 часа.При пациенти с рефрактерен шок, както и със съпътстващо увреждане на сърцето или бъбреците, е важно да се наблюдава PAWP. За възстановяване на средното кръвно налягане до > 60 mm Hg Изкуство. или систолично кръвно налягане до > 90 mmHg Изкуство. допаминът се използва в доза 5-10 μg / (kg x min). По-високите дози причиняват периферен спазъм на съдовете с исхемия. При липса на благоприятен отговор на допамин, норепинефрин се използва с внимателно титриране на дозата (средни дози от 2-4 mcg / min) за поддържане на средния АН > 60 mm Hg ул.
Възможна е комбинация от допамин в ниска доза от 1-4 μg / (kg x min) с норепинефрин - това е максимално допустимата вазоконстрикторна терапия - за поддържане на кръвообращението в бъбреците. При прогресираща хипоксемия, хиперкапния, неврологични нарушения или некомпетентни дихателни мускули е необходима механична вентилация. Употребата на глюкокортикоиди (хидрокортизон 50 mg интравенозно след 6 часа) е показана само в редки случаи на надбъбречна недостатъчност, за която може да се подозира рефрактерна артериална хипотония, фулминантна бактериемия на Neisseria meningitidis, дисеминирана туберкулоза. Въпреки ранната диагностика и енергичното лечение, около 25% от пациентите умират от сепсис.
Прогнозата зависи от клиничната ситуация, скоростта на развитие на усложнения и в по-малка степен от вида на инфекцията. Превантивните мерки са най-добрият начин за намаляване на вероятността от развитие на сепсис и смърт. Те включват: възможно по-рядко използване на инвазивни процедури, намаляване на броя и продължителността на използването на постоянни съдови и пикочни катетри, намаляване на продължителността на тежка неутропения, в същото време - енергично елиминиране на локалната инфекция и имунизация срещу специфични патогени.